Melanoom
Diagnose
-
1. Hoe wordt de diagnose van huidkanker gesteld?
2. Zelfonderzoek om huidkanker op te sporen
3. Aanvullende onderzoeken bij aanwezigheid van een melanoom
1. Hoe wordt de diagnose van huidkanker gesteld?
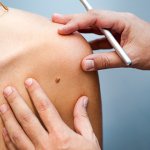
Diagnose door de dermatoloog
Meestal kan de dermatoloog door zijn ervaring al met het blote oog zien of het om een goedaardig letsel gaat, en kan hij een moedervlek onderscheiden van een melanoom.
Om zeker te zijn, bekijkt hij de moedervlek met een dermatoscoop. In de dermatoscoop zitten een sterke vergrotende lens en een lamp die licht uitstraalt dat door de huid dringt. Zo kan de dermatoloog structuren en kleuren zien die onzichtbaar zijn met het blote oog.
Met behulp van een dermatoscoop kunnen melanomen in een vroeger stadium ontdekt worden en kan een vermoedelijk kwaadaardige vlek weggesneden worden zonder dat die verder onderzocht hoeft te worden.
Als de dermatoloog vermoedt dat het om een melanoom gaat, snijdt hij de verdachte vlek uit de huid en stuurt die voor verdere analyse door naar de anatoom-patholoog. In zeldzame gevallen kan de laesie niet volledig verwijderd worden omdat ze te groot is. Dan wordt een biopsie uitgevoerd.
Bepaalde dermatologen die gespecialiseerd zijn in de opsporing van melanomen maken een dermatoscopische foto van de vlek als deze niet erg verdacht is en vragen de patiënt om na drie maanden terug te komen, zodat ze de ontwikkeling kunnen opvolgen. Op die manier kunnen veel overbodige excisies voorkomen worden. Als de dermatoloog opgeleid is in deze techniek bestaat er geen gevaar voor de patiënt.
Diagnose door de patholoog-anatoom
De patholoog onderzoekt het weggenomen weefsel onder de microscoop om te bepalen of het om een goedaardig letsel, dan wel om een melanoom en dus een kwaadaardige tumor gaat.
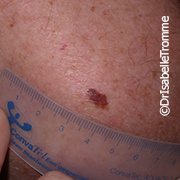
Als het een melanoom is, onderzoekt de patholoog hoe ver het melanoom in de diepere huidlagen gegroeid is. Dat doet hij door de dikte van de tumor, ook wel de Breslow-dikte genoemd, te meten in tienden van millimeters. Hoe oppervlakkiger de tumor, hoe beter de prognose in het algemeen is.
Diagnose door de patholoog-anatoom
De patholoog onderzoekt het weggenomen weefsel onder de microscoop om te bepalen of het om een goedaardig letsel dan wel om een melanoom en dus een kwaadaardige tumor gaat.
Als het een melanoom is, onderzoekt de patholoog hoe ver het melanoom in de diepere huidlagen gegroeid is. Dat doet hij door de dikte van de tumor, of Breslow-dikte, te meten in tienden van milliliters. Hoe oppervlakkiger de tumor, hoe beter de prognose in het algemeen is.
Artikel tot stand gekomen in samenwerking met dr. Isabelle Tromme, dermatoloog aan de Cliniques universitaires Saint-Luc.
2. Zelfonderzoek om huidkanker op te sporen

Het is belangrijk om een melanoom zo vroeg mogelijk op te sporen. Hoe later de diagnose gesteld wordt, hoe meer tijd de tumor heeft gehad om in de diepere huidlagen door te dringen en hoe kleiner de kans is op definitieve genezing. Een melanoom is altijd zichtbaar, waardoor zelfonderzoek een belangrijke rol speelt. Denk bij zelfonderzoek van uw huid (en die van een ander) aan de ABCDE-regel en de regel van het lelijke kleine eendje. Ga ook steeds naar de dermatoloog als u ziet dat een van uw moedervlekken van uiterlijk verandert.
Artikel tot stand gekomen in samenwerking met dr. Isabelle Tromme, dermatoloog aan de Cliniques universitaires Saint-Luc.
3. Aanvullende onderzoeken bij aanwezigheid van een melanoom

Lichamelijk onderzoek
De dermatoloog onderzoekt de huid van het lichaam om te zien of er nog andere melanomen zijn. Hij onderzoekt het litteken waar het melanoom voorheen zat en de omgeving errond, en doet een palpatie om een herval (recidief) van het melanoom in het litteken of uitzaaiingen in de omgevende huid (zogenaamde in-transitmetastasen) uit te sluiten.
Daarnaast onderzoekt hij of er uitzaaiingen, ook wel metastasen genoemd, zijn. Dit zijn kankercellen die zich hebben ontwikkeld op afstand van de tumor: in de lymfeklieren, de lever of de hersenen.
Onderzoek van de lymfeklieren
Het melanoom is een kankergezwel dat zich in het lichaam vooral verspreidt via bloedvaten en lymfevaten.
Daarom worden de lymfeklieren rond het gebied waar de tumor zich bevindt (bv. in de oksels als het melanoom op een arm zat) systematisch gepalpeerd. Als een lymfeklier is gezwollen, is dat een eerste teken dat de cellen zich mogelijk hebben verspreid via de lymfevaten van de huid. Als een of meer lymfeklieren vergroot zijn, kan een biopsie worden uitgevoerd, waarbij wat weefsel wordt weggenomen om te onderzoeken op kankercellen (kliermetastasen).
Schildwachtklier
De schildwachtklier is de eerste lymfeklier die wordt aangetast bij verspreiding van de kankercellen in een bepaald gebied van het lichaam. Als de schildwachtklier normaal is, zijn de andere klieren ook niet aangetast.
Als de lymfeklieren normaal aanvoelen, kan de dermatoloog daarom bij bepaalde patiënten besluiten om de schildwachtklier te verwijderen. De klier wordt dan microscopisch onderzocht op een eventuele micro-invasie die met andere onderzoeken niet kan worden opgespoord.
De toestand van de schildwachtklier (wel of geen kankercellen) is van grote invloed op het verloop van de behandeling.
Aanvullend onderzoek
Of er nog andere aanvullende onderzoeken volgen, hangt af van de dikte van het melanoom. In sommige gevallen wordt een echo, PET-scan of CT-scan van de lymfevaten in de oksels, lies en hals gemaakt, afhankelijk van de plaats van het melanoom.
Let op: hoe oppervlakkiger het melanoom, hoe kleiner het risico op metastasen.
Artikel tot stand gekomen in samenwerking met dr. Isabelle Tromme, dermatoloog aan de Cliniques universitaires Saint-Luc.
NIEUWS
 06 07 2023
06 07 2023
Melanoom
“Huidkanker is snelst stijgende kanker in België”
"Binnen enkele jaren komt er een enorme stijging van het aantal gevallen op ons af", waarschuwt Lieve Brochez, professor dermatologie (UZ Gent) en voorzitter van EuroSkin...
Lees verder 28 11 2022
28 11 2022
Melanoom
Nieuwe efficiënte behandeling voor resistent melanoom
Het team van prof. Bart Neyns, diensthoofd Medische Oncologie, UZ Brussel, testte een nieuwe experimentele behandeling waarbij lichaamseigen cellen die het immuunsysteem...
Lees verder 14 10 2022
14 10 2022
Lymfomen
Humoristisch schrijven als therapie
Maxime Dahan heeft zijn toevlucht genomen tot het schrijven zodra hij de diagnose van lymfoom te horen kreeg. Hij heeft deze beproeving het hoofd geboden met een ‘balpen’...
Lees verder 23 06 2022
23 06 2022
Melanoom
Covid: "40% van kankerpatiënten ondervond al discriminatie"
Veertig procent van de kankerpatiënten in België ondervond al discriminatie of afwijzing omwille van zijn of haar ziekte. Dat blijkt woensdag uit een bevraging die het di...
Lees verderUW FAVORIETE ITEMS
 10 01 2024
10 01 2024
Melanoom
Immunotherapie beter laten aanslaan bij melanoom
Door een specifiek type melanoomcellen in het vizier te nemen, kan de reactie op immunotherapie verbeteren.
Melanoom: de doeltreffendheid van immunotherapie sterk te ve
... Lees verderKORT
OPINIEPEILING
GETUIGENISSEN
“Er is op korte tijd veel vooruitgang geboekt”

Dr. Annemie Rutten, Afdelingshoofd Medische oncologie, GZA
Melanoom: uitgestelde opsporing door COVID-19

Dr. Nathalie Rooseleer, vrijwillige dermatoloog verbonden aan het taskforce van Euromelanoma België
TEST JEZELF
ZIEKTES IN DE KIJKER
Alzheimer
Chronische myeloïde leukemie
Covid-19
Migraine en hoofdpijn
Oogontsteking, oogirritatie of droge ogen
Overactieve blaas
Parkinson
Transplantatie van organen
PREVENTIE IN DE KIJKER
Alle thema'sNEWSLETTER
ONZE GIDSEN
IN FOTO