Asthme
Sommaire
-
1. La biothérapie pour traiter l’asthme sévère
2. Quand votre profession vous donne de l’asthme…
3. Qu’est-ce qu’un asthme sévère?
4. Recherche: de nouveaux médicaments pour les asthmatiques?
5. Traiter l’asthme sévère
1. La biothérapie pour traiter l’asthme sévère

Biothérapies: les anti-IgE contre l’asthme allergique
Parmi ces médicaments nouvelle génération, l'Omalizumab (Anti-IgE) a été la première molécule remboursée par l'INAMI pour les cas d'asthme sévère allergique nécessitant régulièrement le recours aux corticoïdes systémiques (pris par voie orale ou par injection intraveineuse).
Ce traitement additionnel au traitement de fond est administré sous forme d'injection sous-cutanée, une à deux fois par mois.
Les Anti-IgE sont des anticorps monoclonaux, c'est-à-dire des molécules qui ressemblent aux anticorps que fabrique naturellement notre corps en cas d’infection, par exemple. Ces anticorps monoclonaux sont programmés pour reconnaître et neutraliser une cible spécifique. Ici, l'Anti-IgE est dirigé contre un autre anticorps, l'Immunoglobuline E (IgE).
Chez les personnes atteintes d'asthme allergique, l'IgE est produite par les globules blancs en réaction à l'exposition à un allergène comme des poils d’animaux, le pollen, les acariens... Elle joue un rôle central dans le déclenchement de la cascade de réactions inflammatoires responsable des symptômes de l’asthme. En enrayant l'action de ces anticorps (les IgE) par un autre anticorps, l'Anti-IgE bloque l'activation de cette cascade allergique.
Biothérapies: des interleukines en ligne de mire
Les anti-IgE n’étant efficaces que chez une partie des personnes atteintes d’asthme sévère, de nouvelles molécules ont été développées afin d’améliorer le contrôle des patients présentant un autre sous-type d’asthme sévère.
Parmi ces traitements, les «anti-IL-5» et «anti-IL-5 récepteurs» sont destinés aux personnes qui présentent un asthme sévère persistant dont l’inflammation s’accompagne d’un taux élevé d’un type de globules blancs appelés éosinophiles. Ces biothérapies reposent également sur le recours aux anticorps monoclonaux, mais ceux-ci visent à diminuer le nombre d’éosinophiles en bloquant l’action de l’interleukine 5 (IL-5) ou de son récepteur. L’IL-5 est un agent du système immunitaire qui stimule la survie des éosinophiles, leur production par la moelle osseuse et leur attraction dans les tissus où ils sont responsables de symptômes asthmatiques.
Ces traitements qui ciblent l’IL-5 ou son récepteur sont:
- Le mepolizumab, qui cible l’interleukine 5 elle-même et est administré en injection sous-cutanée toutes les quatre semaines.
- Le reslizumab, qui cible l’interleukine 5 et est administré par voie intraveineuse une fois par mois.
- Le benralizumab, dirigé contre le récepteur de l’interleukine 5 et administré chez l’adulte en sous-cutané toutes les quatre semaines pour les trois premières doses puis toutes les huit semaines.
D’autres traitements biologiques seront bientôt disponibles en Belgique pour le traitement de l’asthme sévère, dont le dupilumab, qui est dirigé contre le récepteur commun aux interleukines 4 et 13 et administré en injection sous-cutanée toutes les deux semaines.
Biothérapies: quels effets secondaires?
Les effets secondaires des biothérapies sont faibles à modérés. Des réactions cutanées locales au site d'injection, des céphalées, pharyngites, de la fatigue ou des douleurs musculaires sont néanmoins possibles.
Des réactions anaphylactiques (allergie grave) ont aussi été observées chez moins de 1% des patients.
Biothérapies: quels résultats?
Les biothérapies induisent un meilleur contrôle de la maladie et entraînent une diminution de la fréquence des exacerbations (accentuation brutale des symptômes) et des hospitalisations, améliorant la qualité de vie des personnes atteintes d'asthme sévère. Elles permettent en outre de diminuer le recours aux corticoïdes systémiques et, par conséquent, de limiter les effets secondaires que ces médicaments entraînent sur le long terme. Certaines études ont également confirmé une amélioration de la fonction pulmonaire.
Article rédigé par Aude Dion, journaliste santé, avec la collaboration du Pr Florence Schleich, pneumologue et allergologue au CHU de Liège.
2. Quand votre profession vous donne de l’asthme…

L’asthme professionnel: le travail en cause
L’asthme est une maladie inflammatoire qui provoque le rétrécissement des voies respiratoires. Les crises d’asthme peuvent être sévères et aller jusqu’à mettre la vie du patient en danger. «Dans certains cas, c’est le milieu professionnel qui est à l’origine de l’asthme», explique le Pr Walter Vincken, chef de service Pneumologie à l’UZ Brussel. En cause: une réaction immunologique à des substances allergisantes présentes sur le lieu de travail: persulfate, farine, latex… Les symptômes de ce type d’asthme apparaissent généralement après plusieurs mois ou années au contact de ces substances. «Les coiffeurs avec les persulfates, les boulangers avec la farine et les infirmiers ou médecins avec le latex, notamment, sont les plus à risque.»
Une autre variante de l’asthme professionnel, plus rare, peut être provoquée par une exposition accidentelle aiguë à des substances irritantes comme les vapeurs de chlore, les fumées de combustion, etc. Les symptômes de cette forme d’asthme, appellée «asthme profesionnel sans période de latence» (ou Syndrome de dysfonction réactive des voies aériennes) se manifestent immédiatement après l’exposition à la substance.
Comment reconnaître un asthme professionnel?
Une série de questions peut mettre le médecin sur la piste d’un asthme professionnel. «L’asthme est-il apparu après le début de l’activité professionnelle incriminée? Lors d’un précédent travail, le patient avait-il aussi des plaintes d’asthme? Les symptômes apparaissent-ils au contact de certaines substances? Les symptômes s’améliorent-ils quand le patient n’est pas à son travail? Etc.»
Le médecin peut ensuite procéder à une série de tests afin de confirmer le diagnostic.
«Une première option consiste à équiper le patient d’un spiromètre. Cet appareil mesure le flux d’air maximum qu’une personne peut produire en expirant. Le débit d’air se réduit en cas d’asthme. Cette mesure permet donc au patient de connaître les variations de sa fonction pulmonaire pendant la journée. Le patient doit mesurer plusieurs fois par jour son débit expiratoire de pointe pendant et en dehors de son travail. Des variations importantes peuvent mettre sur la voie d’un asthme profesionnel», explique le Pr Vincken. «Un diagnostic d’asthme professionnel peut également être posé en réalisant un test de provocation au cours duquel le patient est exposé à la substance suspectée (farine, latex…). Le médecin vérifie alors si elle provoque de l’asthme chez son patient.»
Comment traite-on l’asthme professionnel?
«Comme dans le cas de l’asthme ordinaire, la principale mesure consiste à éviter l’exposition à la substance en cause. Les symptômes s’améliorent alors généralement. Il est le plus souvent recommandé au patient de changer d’orientation professionnelle», précice le Pr Vincken. Mais dans certains cas, comme l’allergie au latex, il suffit, par exemple, d’utiliser des gants médicaux qui en sont dépourvus.
Si ce n’est pas possible ou si les symptômes persistent, l'asthme professionnel peut être traité au moyen de médicaments. Depuis quelques années, de nouveaux traitements biologiques sont utilisés pour améliorer le contrôle de l'asthme sévère allergique, en complément des traitements classiques de l’asthme.
Une indemnisation pour l’asthme professionnel?
S’il est prouvé de façon objective (résultats du test de spirométrie et/ou du test de provocation) que la cause de l’asthme est liée à l’environnement de travail, le Fonds des maladies professionnelles va reconnaître l’asthme en tant que maladie professionnelle. Une indemnisation peut, dans ce cas, être obtenue. Plus d’infos sur www.fedris.be.
Source : Fonds des maladies professionnelles. Asthme professionnel : critères de reconnaissance et d’indemnisation, 2003.
Article publié le 02/09/2014.
3. Qu’est-ce qu’un asthme sévère?
L’asthme, une maladie inflammatoire
L’asthme est une maladie des bronches qui se manifeste par crises. Pendant une crise d’asthme, l’obstruction bronchique empêche l’air de passer et provoque essoufflement et sifflement respiratoire. Mais l’asthme n’est pas présent que lors des crises. Cette maladie provoque en effet une inflammation chronique des bronches se manifestant tous les jours, toute l’année. C’est pourquoi les médicaments doivent être pris quotidiennement. Heureusement, ceux-ci permettent de contrôler l’asthme chez la majorité des patients.
L’asthme sévère non contrôlé par les médicaments
«Une minorité de patients souffrent d’asthme sévère et ne parviennent pas à bien contrôler leurs plaintes ni à améliorer leur fonction pulmonaire, malgré la prise d’une association bronchodilatateurs à action prolongée et stéroïdes inhalés, qui ont une action anti-inflammatoire, à doses élevées», explique le Pr Dupont, pneumologue à l’UZ Leuven. «Certains de ces patients ont des crises d’asthme modérées à sévères à répétition, c’est ce qu’on appelle les exacerbations.»
Asthme sévère vs asthme bien contrôlé
Pourquoi ces patients éprouvent-ils des difficultés à traiter leurs plaintes, contrairement aux patients qui ont un asthme bien contrôlé? «On n’en connaît pas encore la raison avec certitude. Cela peut provenir d’anomalies dans le fonctionnement des voies respiratoires, de différences dans les mécanismes d’inflammation ou dans la réaction des voies respiratoires aux médicaments, etc.»
Les conséquences d’un asthme sévère
On ne s’étonnera dès lors pas que cette forme sévère d’asthme puisse avoir des conséquences importantes sur la qualité de vie des patients. «Davantage de consultations non planifiées chez leur médecin généraliste ou leur pneumologue, une participation moins active à la vie de la famille et/ou à la vie sociale… Certains doivent même renoncer à travailler», précise le Pr Dupont. Heureusement, il existe des solutions pour traiter l’asthme sévère. Par ailleurs, un asthme non contrôlé avec des crises sévères peut mettre la vie du patient en danger. Chaque année, plusieurs dizaines de personnes meurent d’une crise d’asthme*.
Comment traiter l’asthme sévère?
En plus d'une augmentation des doses des médicaments classiques de l'asthme (bronchodilatateurs et corticoïdes inhalés), il existe également des médicaments spécifiques de l'asthme sévère qui agissent selon des modes d'action différents.
*http://www.sfar.org/article/908/asthme-aigu-grave
Article publié le 18/07/2014.
4. Recherche: de nouveaux médicaments pour les asthmatiques?

L'étude, publiée dans la revue Science, montre que certaines cellules des voies respiratoires sont réduites en miettes lors d'une crise d'asthme. Ces cellules constituent une sorte de barrière qui empêche l'inflammation et la sécrétion de mucus. Lorsque la barrière protectrice des voies respiratoires est endommagée au cours d'une crise d'asthme, les patients présentent souvent des symptômes qui augmentent le risque de nouvelles crises. Cela crée un cercle vicieux où chaque crise provoque des dommages supplémentaires, ce qui peut entraîner des crises d'asthme plus fréquentes et plus graves. «Ce mécanisme est en fait bien connu. Si l'on examine les biopsies de personnes ayant eu une crise d'asthme, on peut en effet constater des dommages à la surface de la muqueuse», explique le Pr Dupont.
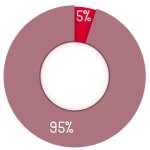
31% de tous les patients asthmatiques ne disposent pas de médicaments efficaces
Les auteurs de la nouvelle étude estiment que leur découverte pourrait ouvrir la voie au développement de médicaments préventifs capables d'empêcher la destruction des cellules des voies respiratoires. Ils soulignent également que les médicaments actuels ne sont pas efficaces pour tous les patients. Selon les chercheurs, environ 31% de tous les patients asthmatiques ne disposent pas de médicaments efficaces.
Aucune garantie que le gadolinium puisse être utilisé dans les médicaments contre l'asthme
Des études antérieures ont déjà découvert que le gadolinium peut prévenir les dommages aux cellules des voies respiratoires. Selon Lieven Dupont, il n'y a toutefois aucune garantie que le gadolinium puisse être utilisé dans les médicaments contre l'asthme. «Les médicaments à base de gadolinium ne sont pas encore disponibles. Nous devons d'abord vérifier s'il peut faire la différence, mais aussi s'il est sûr», explique le pneumologue. Il ajoute que le gadolinium peut provoquer des «effets secondaires désagréables» dans l'organisme. Une maladie comme l'asthme doit être traitée de manière chronique. «Il faut alors s'assurer que l'on n'endommage pas les poumons», avertit le Pr Dupont. La mise au point et le test de médicaments prennent également beaucoup de temps. Selon Lieven Dupont, il pourrait s'écouler jusqu'à dix ans avant qu'un nouveau traitement ne soit mis sur le marché. Toutefois, rien ne garantit qu'un tel médicament sortira de la phase d'essai.
Source: https://www.vrt.be/vrtnws/nl/2024/04/05/mogelijk-nieuwe-behandeling-voor-astma-quote/
5. Traiter l’asthme sévère

Asthme sévère: la qualité de vie altérée
Les personnes atteintes d'asthme sévère présentent des symptômes particulièrement prononcés et persistants, qui entravent leur qualité de vie. Parmi ces symptômes, on retrouve une respiration sifflante, de la toux ou encore des sensations d'essoufflement. Ces manifestations sont susceptibles de survenir de jour comme de nuit.
Lorsque leur traitement est insuffisant ou pris de façon irrégulière, les patients asthmatiques sévères peuvent en outre présenter une obstruction des voies aériennes et une détérioration rapide de leur fonction respiratoire. L’accentuation brutale des symptômes (on parle d’exacerbation) entraîne non seulement une altération importante de la qualité de vie, mais aussi la prise de corticostéroïdes oraux, des visites répétées aux urgences voire des hospitalisations…
Asthme sévère sous contrôle: une combinaison de médicaments
En cas d'asthme sévère, les corticoïdes inhalés (qui diminuent l'inflammation) sont associés à l'utilisation d'un bronchodilatateur à longue durée d'action (qui relâche les muscles des bronches). Cependant, les symptômes de l'asthme sévère peuvent rester anormalement fréquents en dépit des traitements instaurés à des doses souvent élevées. On parle alors d'"asthme sévère mal contrôlé". Le traitement doit dans ce cas généralement être réévalué.
Le recours aux corticoïdes systémiques (pris par voie orale ou par injection intraveineuse) peut notamment être envisagé. Ces médicaments anti-inflammatoires agissent, comme les corticoïdes inhalés, sur l'inflammation des bronches. Cependant, les risques liés à l’utilisation de cortisone par voie orale au long cours, s'accompagne d'effets secondaires importants comme l’ostéoporose, le diabète, l’atrophie cutanée (amincissement de la peau), la prise de poids, l’hypertension artérielle...
Asthme sévère: l'émergence des biothérapies
Depuis une quinzaine d'années, de nouveaux médicaments sont développés pour les personnes présentant un asthme sévère réfractaire aux traitements classiques. Il s'agit des "traitements biologiques". Ces traitements dits «ciblés» visent spécifiquement les mécanismes d’action propres aux différents sous-types de la maladie. Un atout quand on sait que les symptômes de l’asthme peuvent grandement varier d’un patient à l’autre, en fonction notamment du type de cellules et molécules inflammatoires impliquées. Le principe de cette prise en charge «sur mesure»? Administrer le bon traitement au bon patient afin d’obtenir un meilleur contrôle de la maladie et une diminution des exacerbations.
Article rédigé par Aude Dion, journaliste santé, avec la collaboration du Pr Florence Schleich, pneumologue et allergologue au CHU de Liège.
NEWS
 10 07 2024
10 07 2024
Dermatite atopique
Découvrez la nouvelle application AirAllergy
Grâce à une nouvelle technologie implémentée par Sciensano, il est maintenant possible de suivre les taux de pollen en temps réel, une première en Belgique. L’application...
Lire la suite 10 04 2024
10 04 2024
Asthme
Recherche: de nouveaux médicaments pour les asthmatiques?
L'étude, publiée dans la revue Science, montre que certaines cellules des voies respiratoires sont réduites en miettes lors d'une crise d'asthme. Ces cellules constituent...
Lire la suite 06 11 2020
06 11 2020
Asthme
Traiter l’asthme sévère
Asthme sévère: la qualité de vie altérée
Les personnes atteintes d'asthme sévère présentent des symptômes particulièrement prononcés et persistants, qui entravent l...
Lire la suite 25 09 2014
25 09 2014
Asthme
La biothérapie pour traiter l’asthme sévère
Biothérapies: les anti-IgE contre l’asthme allergique
Parmi ces médicaments nouvelle génération, l'Omalizumab (Anti-IgE) a été la première molécule remboursée par l...
Lire la suiteVOS ARTICLES PRÉFÉRÉS
 11 02 2025
11 02 2025
Asthme
Nettoyants et désinfectants: quel impact sur l’asthme à long terme?
Une étude allemande a suivi plus de 1.100 jeunes adultes sur une période de plusieurs années, en analysant leur utilisation hebdomadaire de divers produits de nettoyage e...
Lire la suite 22 11 2022
22 11 2022
Asthme
Le défi de l’asthme sévère
L'asthme est une maladie hétérogène qui touche environ 14 millions de personnes dans l'Union Européenne. Jusqu'à 10% des patients asthmatiques souffrent d'asthme sévère....
Lire la suiteBRÈVES
SONDAGE
TÉMOIGNAGES
TESTEZ-VOUS
MALADIES À LA UNE
Alzheimer
Covid-19
Greffe d'organes
Leucémie myéloïde chronique
Migraine et maux de tête
Oeil infecté, irrité ou sec
Parkinson
Vessie hyperactive
PRÉVENTION À LA UNE
Toutes les thématiquesNEWSLETTER
EN IMAGES