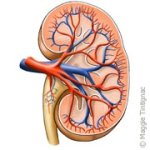
Insuffisance rénale
Traitement
-
1. La dialyse péritonéale
2. Les médicaments
3. L'état de santé sous dialyse
4. L'hémodialyse
5. Qu'est-ce que la dialyse?
6. Réactions à la transplantation
7. Trouver un donneur compatible
1. La dialyse péritonéale
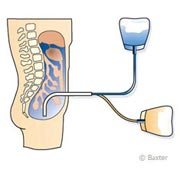
Dans ce traitement, le sang n’est pas conduit à l’extérieur du corps car c’est le péritoine du patient lui-même qui fait office de membrane partiellement perméable. Le péritoine est une double membrane qui tapisse d’une part, la paroi de l’abdomen (ventre) et d’autre part, les organes abdominaux: intestin, estomac, foie, etc. Normalement, ces deux membranes sont collées et c’est dans l’espace infime entre elles qu’est amené, par un cathéter, le liquide de dialyse. Le péritoine, qui mesure environ 2 m2, est richement irrigué par de petits vaisseaux sanguins. Les échanges se réalisent donc entre le sang contenu dans les vaisseaux sanguins du péritoine et le liquide de dialyse qui a été introduit dans l’abdomen.
La DPCA
En DPCA (Dialyse Péritonéale Continue Ambulatoire), le patient laisse s’écouler une poche d’environ 2 litres de solution de dialyse dans son abdomen au moyen d’un tube qui y a été préalablement inséré en dessous du nombril. Cette solution reste environ 3 à 4 heures dans la cavité péritonéale et prélève petit à petit les déchets, l’eau et les molécules excédentaires du sang qui s’écoulent à travers le péritoine et seront éliminés avec le dialysat. Ensuite, le patient vide sa cavité abdominale en laissant s’écouler le dialysat usagé dans une poche vide avant de remplir à nouveau sa cavité péritonéale avec un dialysat neuf. L’échange de substances dure une trentaine de minutes. L’ensemble du processus est répété 3 à 4 fois par 24 heures. En journée, le dialysat reste en contact avec le péritoine pendant quelques heures, et la nuit, entre 8 et 12 heures. Entre chaque échange de dialysat, le patient peut reprendre ses activités normales. Cette technique est particulièrement efficace chez les patients disposant encore d’un débit urinaire non négligeable (diurèse résiduelle). Elle est également efficace pour les patients qui présentent une insuffisance rénale liée à une insuffisance cardiaque (syndrome cardio-rénal). Dans ce cas, seul un ou deux échanges sont parfois nécessaires pour améliorer les troubles cardio-respiratoires présentés par le patient.
La DPA
La DPA (Dialyse Péritonéale Automatisée) repose sur le même principe mais elle est uniquement réalisée de nuit, pendant le sommeil, sur une période de 8 à 12 heures. Avant le coucher, le patient relie le cathéter abdominal à un certain nombre de poches de dialysat (16 à 20 litres), elles-mêmes raccordées à un appareil préprogrammé. L’échange des substances se fait automatiquement. C’est l’appareil qui règle les heures de l’échange, laisse s’écouler le dialysat usagé et remplit l’abdomen avec une solution neuve. Pour certains patients, la DPA représente une solution moins contraignante car il ne faut pas procéder aux échanges de poches pendant la journée. Il s’agit là du traitement idéal pour les personnes qui travaillent et pour les enfants en âge scolaire.
2. Les médicaments
Les antihypertenseurs
Traiter l'hypertension est essentiel en cas d'insuffisance rénale. Cela exige souvent des efforts considérables et implique d'ajouter au régime pauvre en sel la prise de plusieurs médicaments réduisant la pression artérielle. Plusieurs types de médicaments sont disponibles. Les diurétiques sont cependant à classer dans une catégorie à part car ils permettent de réduire non seulement la pression sanguine mais également la rétention d'eau. De même, les inhibiteurs de l'enzyme de conversion de l'angiotensine et les antagonistes de l'angiotensine II ont l'avantage considérable d'offrir un effet protecteur spécifique pour le rein en particulier quand la protéinurie est abondante.
L'érythropoïétine synthétique
En cas de troubles rénaux chroniques, le rein sécrète trop peu d'érythropoïétine. Cette hormone naturelle encourage la moelle osseuse à créer des globules rouges en plus grandes quantités. Étant donné que les personnes atteintes d'insuffisance rénale produisent trop peu de globules rouges, elles souffrent généralement aussi d'anémie, qui se traduit par une fatigue excessive, un état de faiblesse et un essoufflement à l'effort. Heureusement, ces dernières années ont permis de réaliser des avancées significatives dans le traitement de l'anémie pour les patients rénaux, grâce au développement d'érythropoïétine synthétique. La prise de médicaments favorisant l'érythropoïèse (darbepoetin alfa, rHuEPO alpha & bêta, par exemple) est souvent nécessaire chez les patients insuffisants rénaux. Ces médicaments améliorent l'état de santé général et diminuent la sensation de fatigue; le coeur est également soulagé par une meilleure distribution de l'oxygène.
Hypocholestérolémiants
Outre un régime pauvre en graisses, des médicaments réduisant le taux de cholestérol doivent parfois être prescrits.
Bicarbonates
En cas d'insuffisance rénale, les reins éliminent plus difficilement les acides. La correction de l'acidose sanguine passe par l'apport de bicarbonates (gélules de bicarbonate, eau de Vichy, apport par la dialyse).
3. L'état de santé sous dialyse

Voir le bon côté des choses
Il est évident que la dialyse implique de lourdes contraintes. La fréquence des séances est souvent vécue comme une entrave à la liberté. Malgré tout, la majorité des patients s'en accommode. Celui qui parvient à voir le bon côté des choses acceptera plus facilement le traitement: la période d'insécurité précédant la dialyse est bel et bien passée, la vie peut reprendre son cours et des projets sont à nouveau envisageables. Enfin, pour les patients en attente d'une greffe, l'étape de la dialyse est synonyme d'espoir.
Relations sociales
Mener une vie sociale normale peut paraître impossible pour un patient sous dialyse. Pourtant, dans la pratique, ce n'est pas forcément le cas. Les liens avec le ou la partenaire, la famille et les proches se trouvent souvent renforcés par l'épreuve de la maladie. Les conjoints doivent cependant être attentifs à ne pas adopter des schémas de rôles incorrects, en se conduisant en parents vis-à-vis d'un patient infantilisé. S'informer sur ce type d'attitude et en prendre conscience permet de réagir à temps et de donner une autre tournure à la relation.
4. L'hémodialyse
L’hémodialyse consiste à envoyer le sang par un petit tuyau vers le rein artificiel, qui renferme les membranes de filtration et la solution de dialyse (ou dialysat). Le rein artificiel est notamment constitué d’un filtre, le dialyseur, qui contient une membrane séparant deux compartiments. Le premier contient le sang prélevé chez le patient, le second le liquide de dialyse. C’est à travers cette membrane que se réalisent les échanges entre le sang et le liquide de dialyse de manière à permettre de rééquilibrer la composition sanguine et éliminer les déchets comme la créatinine ou l’eau excédentaire.
Le placement d’une fistule
Pour faciliter le prélèvement du sang, un chirurgien doit préalablement placer une fistule au niveau de l’avant-bras du patient. Cette fistule réalise une jonction entre une artère et une veine. Sous l’effet de la pression du sang artériel, la veine se dilate. Des aiguilles peuvent alors être insérées dans la veine élargie afin d’amener, avec une pression suffisante, le sang du patient jusqu’à l’appareil de dialyse. Après son passage par le rein artificiel, le sang est renvoyé dans l’organisme du patient par une autre ponction réalisée au sein de la fistule.
Bien entendu, cette fistule doit, pour rester fonctionnelle le plus longtemps possible, faire l’objet de soins attentifs. Environ 50 à 60% des fistules sont encore utilisables après trois ans. L’âge moyen de plus en plus élevé des patients entrant en dialyse rend de plus en plus difficile la confection d’une fistule artério-veineuse utilisable. En cause: la fragilité des vaisseaux qui sont parfois également rétrécis. Le placement d’un accès vasculaire permanent dans une grosse veine du cou (cathéter en voie jugulaire ou sous-clavière) peut être une alternative. Ce type d’accès vasculaire relativement facile à placer offre en général de bons résultats en termes d’épuration des toxines. Mais il a le désavantage d’entraîner un risque plus élevé d’infections et parfois de ne pas être fonctionnel (thrombose du cathéter).
En centre hospitalier ou à la maison
L’hémodialyse doit être effectuée deux à trois fois par semaine. Chaque séance dure entre trois et cinq heures. Le plus souvent réalisée dans un centre hospitalier, elle peut également avoir lieu, sous certaines conditions, à la maison ou dans des centres dits d’autodialyse. Cette solution offre un bon compromis: le patient monte sa machine lui-même mais il est aidé par une équipe médicale moins lourde qu’à l’hôpital.
Le déroulement d’une hémodialyse
Le patient est pesé avant chaque séance d’hémodialyse afin de déterminer sa prise de poids depuis la séance précédente. Après la ponction de la fistule, l’hémodialyse peut commencer. Pendant la séance de dialyse, le patient peut lire, dormir, écouter de la musique ou regarder la télévision. En fin de dialyse, il sera repesé, afin de connaître son poids sec, c’est-à-dire le poids obtenu après l’élimination de l’eau excédentaire.
5. Qu'est-ce que la dialyse?
La décision du passage à la dialyse
Il arrive généralement un moment où, malgré le régime et le traitement médicamenteux, les reins ne sont plus capables d’assurer leurs diverses fonctions. Les déchets s’accumulent, l’eau excédentaire n’est plus éliminée et l’équilibre ionique (sodium, potassium...) n’est plus respecté. Un traitement de substitution de la fonction rénale, appelé dialyse, devient alors nécessaire afin de purifier le sang régulièrement. La décision de commencer une dialyse dépend également des plaintes du patient.
La dialyse, un processus de filtration
La dialyse est un processus de filtration par lequel les déchets sont séparés des substances indispensables au fonctionnement de l’organisme. Ce processus de filtration a lieu à travers une cloison partiellement perméable (membrane dite biocompatible, c’est-à-dire compatible avec le sang et exposant donc le patient à un très faible risque d’effets secondaires). Les déchets contenus dans le sang s’écoulent à travers la membrane dans le liquide de dialyse (de l’autre côté de la membrane). Ce liquide a une composition proche de celle du plasma sanguin. La membrane à travers laquelle se réalise la filtration est dite semi-perméable car elle laisse passer les petites molécules comme le sodium ou le potassium, mais retient les globules rouges et les protéines, par exemple.
L’hémodialyse, l’hémofiltration,et la dialyse péritonéale.
Dans le cas de l’hémodialyse, le sang du patient est envoyé par un petit tuyau vers le rein artificiel, qui renferme les membranes de filtration et la solution de dialyse. Le sang, une fois filtré, est renvoyé vers le patient. L’hémodialyse a lieu à l’hôpital, dans un centre d’autodialyse ou à domicile.
De plus en plus répandue, l’hémodiafiltration est une technique très proche de l’hémodialyse. Elle se pratique soit dans un centre de dialyse hospitalière soit dans un centre d’autodialyse. Elle a l’avantage d’améliorer la tolérance à la perte d’eau et de sel (ultrafiltration) et permet un meilleur contrôle des paramètres biologiques et une épuration de certaines toxiques urémiques (meilleur contrôle de la kaliémie, du taux de phosphates, de l’acidose...).
Les patients peuvent également opter pour la dialyse nocturne de longue durée (6 à 8 heures 3 fois par semaine). Cette technique permet à certains patients de poursuivre leur activité professionnelle. Comme l’hémodiafiltration, elle offre l’avantage de garantir une meilleure tolérance ainsi qu’un meilleur contrôle des différents paramètres.
Dans le cas de la dialyse péritonéale, le sang n’est pas conduit à l’extérieur du corps, mais c’est le péritoine du patient, c’est-à-dire la membrane qui recouvre les organes de l’abdomen, qui sert de membrane de filtration. La solution de dialyse est amenée jusque dans le ventre par un tube ou cathéter. La dialyse péritonéale a lieu à domicile.
6. Réactions à la transplantation

Un rétablissement généralement prompt
D’un point de vue technique, une transplantation rénale n’a rien de compliqué. Le patient peut souvent se lever après quelques jours et, dans 75% des cas, le rein greffé est déjà fonctionnel au bout de 3 ou 4 jours. L’hospitalisation dure généralement 2 à 3 semaines. Un traitement médicamenteux devra néanmoins être suivi après l’intervention afin d’éviter une réaction de rejet du rein greffé.
Prévenir le rejet
Après une transplantation rénale, un traitement médicamenteux à vie est indispensable afin de prévenir tout phénomène de rejet du rein greffé. Ces médicaments, qui inhibent le système immunitaire, minimisent le risque de rejet. Ils présentent toutefois le désavantage d’augmenter la sensibilité aux infections et de favoriser la survenue de certains types de cancer notamment cutanés. Il existe depuis quelques années déjà des médicaments anti-rejet qui exercent des propriétés antiprolifératives et qui peuvent donc avoir une action anti- cancéreuse (les inhibiteurs de la voie MTOR).
D’autres effets secondaires peuvent se déclarer, mais la plupart des patients s’en accommodent plutôt bien. Avec le temps, ces médicaments peuvent être de mieux en mieux supportés par l’organisme.
Sentiments partagés
Il peut arriver que le patient éprouve un sentiment de vide ou soit déprimé après une transplantation rénale réussie. Si le cap tant attendu d’une vie meilleure a été franchi, la transplantation est également l’occasion de revenir sur son passé, lorsque la vie était régie par la maladie chronique. Il faut à présent donner une nouvelle impulsion à son avenir. De même, la perte des liens sociaux établis avec les autres patients dans le centre de dialyse peut être mal vécue par les personnes seules.
7. Trouver un donneur compatible
- Qu’est-ce qu’un donneur compatible?
Le groupe sanguin du donneur et du receveur doivent être compatibles pour le groupe sanguin ABO.
- L’analyse des globules rouges
Le rein doit obligatoirement provenir d’une personne dont vous pouvez également recevoir une transfusion sanguine.
- Les globules blancs
Si votre groupe sanguin est compatible avec celui du donneur, un examen sanguin déterminera les caractéristiques génétiques liées aux globules blancs (système HLA) du donneur et du receveur. Le système HLA du donneur et celui du receveur seront aussi proches que possible.
- Le donneur ne doit évidemment pas être atteint d’insuffisance rénale ou d’une pathologie pouvant se compliquer d’insuffisance rénale (par exemple le diabète) et être indemne de cancer ou d’infection transmissible (sida).
- Donneur vivant ou décédé
Le rein peut être prélevé sur une personne qui vient de décéder ou sur un donneur vivant. La greffe par un donneur vivant présente plusieurs avantages par rapport à la transplantation provenant d’un donneur décédé. Elle permet de meilleurs résultats, mais aussi la possibilité de planifier le moment de la greffe et d’éviter ainsi de longs délais d’attente. La majorité des reins greffés proviennent de patients en état de mort cérébrale. Ces dernières années, suite à la relative pénurie de donneurs, est apparu le prélèvement d’un rein chez des patients qui ne sont pas en mort cérébrale mais qui ont malheureusement subi des lésions à caractère mortel et chez qui on arrête l’oxygénation. On appelle ce type de donneurs les donneurs à cœur non battant.
Parfois, le père, la mère, un frère ou une sœur se révèle être un donneur vivant compatible car les chances de trouver un rein présentant les mêmes caractéristiques génétiques sont plus élevées chez un membre de la famille immédiate que chez les donneurs non consanguins.
Toutefois, dans certains cas, le conjoint ou un ami proche peut aussi devenir un donneur pour autant qu’il soit ABO compatible (dans ce dernier cas, on tient moins compte de la compatibilité HLA).
- Vivre avec un seul rein
Les personnes qui font don d’un rein peuvent continuer à mener une vie normale avec un seul rein. Les reins possèdent d’ailleurs une très grande réserve fonctionnelle. Le risque de voir apparaître une hypertension ou une protéinurie sera toutefois légèrement accru.
- Eurotransplant
Lorsque le patient est déclaré prêt pour la transplantation, il est inscrit sur une liste d’attente d’Eurotransplant, une organisation internationale qui coordonne la répartition des organes donnés en fonction de la compatibilité HLA. Lorsqu’une telle opportunité se présente, le patient en est averti et il est invité à se présenter d’urgence dans l’hôpital où il sera greffé.
- Délai d’attente
Le temps d’attente pour une transplantation peut être long, parfois plus de deux ans. Ce délai dépend de plusieurs facteurs: le nombre limité d’organes disponibles, le groupe sanguin et le type de tissu du patient (largement répandu ou non). C’est une des raisons pour lesquelles la greffe avant le recours à la dialyse s’est répandue ces dernières années. On l’appelle greffe préemptive. Ce type de greffe permet également de réduire les risques liés à l’hémodialyse.
NEWS
 23 02 2011
23 02 2011
Insuffisance rénale
Petit ABC pour décoder les résultats d'examens
Lorsque le rein ne filtre plus correctement le sang, la quantité de déchets dans le sang et les urines produites augmentent. L'insuffisancerénale est donc souvent détecté...
Lire la suite 23 02 2011
23 02 2011
Insuffisance rénale
Cystinose: mieux la comprendre pour mieux la traiter
La cystinose est une maladie rare qui se caractérise par une accumulation de cystine (acide aminé) dans les tissus et les organes. "La cystine se forme au sein des cellul...
Lire la suite 23 02 2011
23 02 2011
Insuffisance rénale
Une oreille attentive aux esprits chagrins
L'annonce de la maladie est toujours un choc. Certains patients parviennent à l'amortir sans trop de difficulté, d'autres pas. "Ceux-là savent qu'en cas de problème, ils...
Lire la suite 23 02 2011
23 02 2011
Insuffisance rénale
Insuffisance rénale et hypertension: un cercle vicieux
L'hypertension artérielle dite "essentielle" ou primitive (de cause inconnue) est extrêmement fréquente au sein de la population générale: à 60 ans, 4 personnes sont 10 s...
Lire la suiteVIDEO
- «
- »
VOS ARTICLES PRÉFÉRÉS
SONDAGE
TÉMOIGNAGES
L'encadrement du patient dialysé: une priorité!

Tatiana Diakun, infirmière spécialisée dans la dialyse péritonéale
MALADIES À LA UNE
Alzheimer
Covid-19
Greffe d'organes
Leucémie myéloïde chronique
Migraine et maux de tête
Oeil infecté, irrité ou sec
Parkinson
Vessie hyperactive
PRÉVENTION À LA UNE
Toutes les thématiquesNEWSLETTER
NOS GUIDES
MALADIES LIÉES
Insuffisance cardiaque Diabète Maladies lysosomales Troubles de la croissance Hypertension Syndrome hémolytique et urémique atypiqueEN IMAGES
EN VIDEOS