Hémophilie
Traitement
-
1. Des traitements efficaces et sans risque
2. Hémophilie: quand faut-il hospitaliser ?
3. La desmopressine pour certaines hémophilies A
4. Les antifrinolytiques
5. Les bases du traitement de l'hémophilie
6. Saignement des muqueuses et hématurie
7. Traitement des saignements musculaires et articulaires
1. Des traitements efficaces et sans risque
Des traitements de plus en plus sûrs
Aujourd'hui, la plupart des hémophiles sont traités par des facteurs VIII ou IX plasmatiques ou recombinants. Le risque de contamination virale des traitements est actuellement pratiquement inexistant. Il n'en a pas toujours été ainsi car, dans le passé, de nombreuses personnes ont été infectées par le virus du SIDA, de l’hépatite… (scandale du sang contaminé en France).
Facteurs de coagulation dérivés plasmatiques
Les dérivés plasmatiques font partie des traitements classiques dont les hémophiles peuvent aujourd'hui bénéficier: le plasma issu de dons de sang est purifié et fractionné pour obtenir un concentré de facteurs VIII ou IX. Grâce à ce procédé, le risque de contamination virale est fortement diminué et est actuellement en théorie nul. Les plasmas sont soumis à des tests très sensibles pour détecter la présence éventuelle de virus.
Facteurs de coagulation recombinants
Les facteurs recombinants sont des traitements ultra-modernes car ils ne sont pas extraits du plasma. Ils sont fabriqués à partir des gènes des facteurs de coagulation VIII et IX. Ces gènes sont isolés et insérés en laboratoire dans des cellules qui sont ainsi capables de produire de grandes quantités de facteurs de coagulation. Les facteurs de coagulation recombinants de toute dernière génération sont efficaces et extrêmement sûrs car ils ne contiennent plus aucune protéine animale ou humaine.
Article réalisé avec la collaboration du Pr Anne Demulder (CHU Brugmann). Mise à jour par le Pr Cédric Hermans, chef du Service d'hématologie aux Cliniques universitaires Saint-Luc.
2. Hémophilie: quand faut-il hospitaliser ?
Certaines hémorragies graves peuvent mettre en danger la vie de la personne hémophile. Elles nécessitent une hospitalisation rapide et l’administration sans délai de concentrés de facteurs.
Les hémorragies dans le système nerveux central en font partie. Elles se manifestent par de violents maux de tête pouvant apparaître brusquement. Le niveau de conscience de la personne s'altère, parfois au point que le patient perd totalement connaissance. Des paralysies ou des pertes de sensibilité peuvent apparaître mais la personne n'en a pas nécessairement conscience. Il peut y avoir des nausées et des vomissements.
Les hémorragies dans la gorge ou celles qui provoquent des vomissements par la bouche sont aussi des hémorragies graves pour lesquelles une hospitalisation est nécessaire. Il faut être très prudent également en cas de perte de sang par l'anus.
Pour les patients qui présentent une hémophilie dite mineure soit un léger déficit en facteur, il est important de ne pas sous-estimer le risque de complication hémorragique en cas d’opération ou d’accident. Une prise en charge rapide et spécialisée est également requise.
Article réalisé avec la collaboration du Pr Anne Demulder (CHU Brugmann). Mise à jour par le Pr Cédric Hermans, chef du Service d'hématologie aux Cliniques universitaires Saint-Luc.
3. La desmopressine pour certaines hémophilies A
La desmopressine ou 1-deamino-8-D-arginine vasopressine (en abrégé DDAVP) est utilisée en cas d’hémophilie A modérée ou mineure. La DDAVP est un dérivé d'une hormone qui a, dans l'organisme, de toutes autres fonctions que la coagulation du sang. On a constaté qu'elle pouvait libérer du F VIII stocké dans les cellules endothéliales. Elle n’est pas du tout efficace en cas d’hémophilie sévère. Elle peut aussi être prescrite dans certains cas de maladie de von Willebrand. La desmopressine peut être administrée par voie intraveineuse, sous-cutanée et intranasale.
Article réalisé avec la collaboration du Pr Anne Demulder (CHU Brugmann). Mise à jour par le Pr Cédric Hermans, chef du Service d'hématologie aux Cliniques universitaires Saint-Luc.
4. Les antifrinolytiques

La fibrinolyse est le processus qui permet la reperméabilisation du vaisseau après la constitution du caillot. Elle intervient aussi dans le processus de cicatrisation.
Lorsque le caillot a du mal à se former, comme chez les hémophiles, la fibrinolyse peut aggraver la situation. Il existe des médicaments qui empêchent cette fibrinolyse: les anti-fibrinolytiques. Ils peuvent aider à corriger l’hémorragie en prolongeant la durée de vie du caillot sanguin. Il y a toutefois certaines contre-indications à ces médicaments, comme le saignement au niveau des voies urinaires.
Article réalisé avec la collaboration du Pr Anne Demulder (CHU Brugmann). Mise à jour par le Pr Cédric Hermans, chef du Service d'hématologie aux Cliniques universitaires Saint-Luc.
5. Les bases du traitement de l'hémophilie
Traitement de l'hémophilie
Les personnes atteintes d'hémophilie doivent être traitées par un médecin spécialiste des maladies du sang qui travaille dans un centre agréé spécialisé dans l'hémophilie. Bien accompagnés, les patients hémophiles peuvent apprendre à traiter eux-mêmes la plupart des saignements. Le saignement léger est rapidement interrompu à l’aide des gestes de premiers secours et d'une injection de produits coagulants s'il est plus sévère.
Deux types de traitement de l'hémophilie
Il existe deux types de traitement de l'hémophilie :
- le traitement aigu ;
- le traitement prophylactique (ou préventif).
Dans le premier cas, le traitement aigu, le facteur de coagulation manquant est injecté par voie intraveineuse pour arrêter le saignement. Le patient peut réaliser cette injection lui-même s'il a reçu la formation nécessaire, ou se rendre à l'hôpital. Une fois l'hémorragie traitée, la concentration du taux du facteur de coagulation administré dans le sang revient peu à peu au niveau que le patient avait auparavant.
Dans le deuxième cas, le traitement prophylactique (ou préventif), le facteur de coagulation est administré à intervalles réguliers tous les deux ou trois jours par exemple. Cette administration du facteur de coagulation est alors destinée à protéger le patient contre les saignements éventuels et à limiter les complications qui en découlent. La prévention peut améliorer considérablement la qualité de vie du patient hémophile. Les mesures de prévention permettent au patient de mener ses activités professionnelles et privées de manière optimale. Le traitement exige toutefois l'administration intraveineuse régulière du facteur de coagulation. De plus, celui-ci doit être individualisé selon le mode de vie et le tableau hémorragique de chaque patient. Cela implique une adaptation constante de la fréquence, du moment des injections et de la quantité de facteur de coagulation injecté.
Hémophilie A et hémophilie B : deux maladies différentes
L'hémophilie A et l'hémophilie B sont des maladies hémorragiques génétiques liées à un déficit en facteur VIII ou facteur IX respectivement. Le traitement à administrer en cas de besoin est dès lors soit le facteur VIII pour l’hémophilie A, soit le facteur IX pour l’hémophilie B.
Dans l'hémophilie A, on peut utiliser des concentrés de facteur de coagulation à courte durée d'action, des concentrés de facteur de coagulation à longue durée d'action ou des anticorps bispécifiques. Les produits à courte durée d'action sont d’une génération précédente et doivent généralement être administrés tous les deux à trois jours. Les concentrés de facteur VIII à longue durée d'action sont plus récents et autorisent souvent un schéma d'administration de deux à trois injections par semaine. Depuis 2020, un anticorps bispécifique est également disponible en Belgique. Ce produit n'est pas à proprement parler un facteur de coagulation, mais il en imite l'action. Il peut être administré d'une fois par semaine à une fois toutes les trois à quatre semaines, par voie sous-cutanée.
Dans l'hémophilie B, on peut utiliser des protéines de coagulation facteur IX à courte durée d'action ou à longue durée d'action. Les protéines de coagulation à courte durée d'action ne sont encore utilisées que rarement dans le traitement préventif (prophylactique). Elles doivent être administrées deux fois par semaine. Les protéines de coagulation facteur IX à longue durée d'action peuvent être administrées selon un schéma d'une fois par semaine, une fois tous les 10 jours ou tous les 15 jours. Chez certains patients adultes bien stabilisés un facteur IX a même été validé pour une administration tous les 21 jours. Ces schémas offrent plus de confort ainsi qu’une meilleure adhérence au traitement. Ceci améliore la protection hémorragique à long terme, en particulier au niveau articulaire pour tous les patients hémophiles quelques soit la sévérité de leur pathologie sévère ou modérée.
Le problème des inhibiteurs
Le facteur de coagulation que le patient hémophile s'auto-administre n'est évidemment pas produit par le patient lui-même (puisqu'il en présente un déficit). Il peut dès lors fabriquer des auto-anticorps, appelés inhibiteurs, dirigés contre les concentrés de facteur qu’il considère comme une substance « étrangère », ce qui va entraîner une destruction des facteurs injectés et donc une inefficacité. C’est une complication très grave de l’hémophilie. Les hémophiles qui ont des inhibiteurs sont exposés à un risque de délabrement articulaire par suite des saignements qui affectent les articulations, sans compter les risques d’hémorragie interne. Les très jeunes enfants atteints d'hémophilie sévère, chez qui le traitement est commencé tôt, sont particulièrement exposés au risque de développer des anticorps neutralisants. Il existe des mesures afin de limiter la formation de ces inhibiteurs et, s'ils se développent malgré tout, d'en réduire l'effet. Dans l'hémophilie A, l'anticorps bispécifique offre une solution aux patients qui développent des anticorps contre le facteur de coagulation VIII administré.
Article réalisé avec la collaboration du Pr Anne Demulder (CHU Brugmann). Mise à jour par le Pr Cédric Hermans, chef du Service d'hématologie aux Cliniques universitaires Saint-Luc, et par le Dr Phu Quoc Lê, Chef du centre de référence d’hémophilie Hémowab.
6. Saignement des muqueuses et hématurie
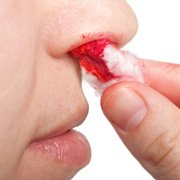
En cas de saignement des muqueuses ou du nez, un traitement local peut être appliqué (substances dites hémostatiques sur support spongieux, sur gaze ou autre). La source du saignement doit être comprimée.
En cas de saignement urinaire (hématurie), de petites quantités du facteur de coagulation manquant suffisent le plus souvent à arrêter l'accident. Une bonne hydratation est indispensable.
Article réalisé avec la collaboration du Pr Anne Demulder (CHU Brugmann). Mise à jour par le Pr Cédric Hermans, chef du Service d'hématologie aux Cliniques universitaires Saint-Luc.
7. Traitement des saignements musculaires et articulaires
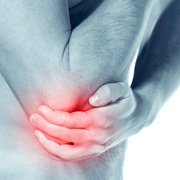
Immobilisation immédiate
En cas de saignements musculaires et articulaires, il faut immédiatement, dans le décours de l’administration de facteur VIII ou IX, immobiliser l'articulation touchée dans une position fonctionnelle: à demi fléchie si c'est une articulation qui se plie (coude et genou par exemple) et/ou en demi-rotation pour une articulation pivotante (encore le coude). Une poche à glace peut être placée sur le muscle ou l'articulation si elle est bien supportée. L'immobilisation est primordiale lors d'hémorragies musculaires, car une mobilisation trop précoce peut entraîner la récidive. Lors de saignements importants, il faut envisager un alitement complet.
Dans une deuxième phase, il faudra exercer avec l'articulation des mouvements prudents, le plus tôt possible mais seulement quand il n’y a plus de douleur. La durée de ces deux phases (repos puis immobilisation) dépend de chaque cas particulier. C'est au médecin ou au kinésitherapeute compétent en hémophilie d'en juger.
Prise en charge de la douleur
Les saignements dans les articulations et la musculature des hémophiles sont extrêmement douloureux. L'apport du facteur de coagulation manquant permet de limiter la douleur. Les médicaments antidouleur ne peuvent pas remplacer ce traitement, mais ils peuvent être donnés à titre complémentaire pour soulager le patient. Attention: il ne faut pas choisir n'importe quel antidouleur, ni le prendre n'importe comment. Ainsi, lors de douleurs légères, il est conseillé d'utiliser du paracétamol ou une association de paracétamol et de codéine. Lors de douleurs plus fortes, on pourra utiliser des antidouleurs plus puissants, sur avis du médecin. La plupart des anti-inflammatoires sont en principe contre-indiqués car ils favorisent le saignement. Certains anti-inflammatoires dénués d’effets sur la coagulation et les plaquettes sanguines peuvent cependant être utilisés avec prudence.
Article réalisé avec la collaboration du Pr Anne Demulder (CHU Brugmann). Mise à jour par le Pr Cédric Hermans, chef du Service d'hématologie aux Cliniques universitaires Saint-Luc.
NEWS
Hémophilie
Hémophilie et recherche d’emploi: que devez-vous savoir?
Que vous soyez depuis peu arrivé sur le marché du travail ou pas, la recherche d’un emploi est toujours en défi en soi! Il est donc légitime de se questionner sur l’évent...
Lire la suiteHémophilie
En voyage avec l'hémophilie
Voyager en étant hémophile, c'est possible! Et Bruno en est la preuve. Son métier l'emmène régulièrement aux 4 coins du monde où il plonge dans les mers chaudes pour étud...
Lire la suite 11 03 2020
11 03 2020
Hémophilie
Les particularités de l’hémophilie B
En cas d’hémophilie, le processus de coagulation destiné à stopper un saignement est mis à mal. La transformation du sang en gel semi-solide (caillot) est lente et fragil...
Lire la suite 04 11 2019
04 11 2019
Hémophilie
La prophylaxie: un atout indispensable pour protéger les articulations des hémophiles
Si l’hémophilie est une maladie sanguine, ses conséquences sont surtout potentiellement néfastes pour certaines articulations des patients. En cause: la survenue répétée...
Lire la suiteVIDEO
Que peut représenter l’Association de l’Hémophilie …
L’Association de l’Hémophilie privilégie la qualité des contacts personnels grâce au concours de personnes vivant la même situation. Ses bénévoles sont en effet confronté...
Lire la suiteHémophilie et soins dentaires; que devez-vous savoi…
En tant qu’hémophile, il est très important de consulter régulièrement votre dentiste.
Lire la suiteVOS ARTICLES PRÉFÉRÉS
Hémophilie
Hémophilie et soins dentaires; que devez-vous savoir?
En tant qu’hémophile, il est très important de consulter régulièrement votre dentiste.
Lire la suiteHémophilie
Hémophilie et désir d'enfant
Patrick est atteint d’hémophilie A sévère et est actif au sein de l’Association de l’Hémophilie. Lui et sa femme Katja partagent leur histoire à propos du chemin qu’ils o...
Lire la suiteHémophilie
Hémophilie et recherche d’emploi: que devez-vous savoir?
Quel sera l’impact de l’hémophilie sur votre recherche d’emploi? Un traitement bien adapté et bien suivi est la première clé pour mener une vie professionnelle épanouie....
Lire la suiteSONDAGE
TÉMOIGNAGES
TESTEZ-VOUS
MALADIES À LA UNE
Alzheimer
Covid-19
Greffe d'organes
Leucémie myéloïde chronique
Migraine et maux de tête
Oeil infecté, irrité ou sec
Parkinson
Vessie hyperactive
PRÉVENTION À LA UNE
Toutes les thématiquesNEWSLETTER
MALADIES LIÉES
Thrombopénie immuneEN IMAGES
EN VIDEOS