Fibrillation auriculaire
Diagnostic de fibrillation auriculaire
Pouls irrégulier
Un pouls complètement irrégulier, sans rythme identifiable et persistant, constitue un signe clinique de fibrillation auriculaire. Ce phénomène est désigné sous le nom d’arythmie complète.
Une extrasystole est ressentie comme un battement «manquant»: de temps en temps, un pouls irrégulier sera ressenti, suivi d’une pause ou d’un pouls plus fort.
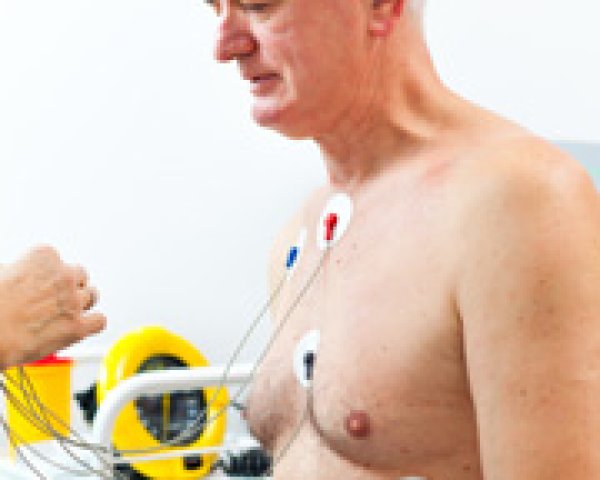
Électrocardiogramme
L’électrocardiogramme (ECG) est l’examen qui permet de mettre en évidence une fibrillation auriculaire. Toutefois, l’examen doit être réalisé pendant un épisode de fibrillation auriculaire. En effet, certaines fibrillations auriculaires ne durent que quelques heures ou quelques minutes. Et le patient n’est pas toujours, à ce moment-là, dans le cabinet du médecin. Par conséquent, il est parfois nécessaire d’avoir recours à d’autres examens qui enregistrent l’activité électrique du cœur sur une longue période.
Enregistrement Holter
Un Holter est un appareil portable qui permet d’enregistrer l’électrocardiogramme en continu. La plupart du temps, il est placé pendant 24 heures, mais il peut aussi être porté plus longtemps. Comme pour un électrocardiogramme ordinaire, les électrodes sont fixées sur la peau et reliées à un boîtier, qui peut être attaché à une sangle. L’enregistrement cardiaque ainsi réalisé peut être lu ultérieurement. Il arrive que le médecin demande au patient de noter également les activités physiques effectuées, ce qui permet éventuellement d’identifier les facteurs qui déclenchent la fibrillation auriculaire.
Autres outils pour le diagnostic
Un enregistreur d’événements ne mesure le rythme cardiaque que si on lui en donne l’ordre. Le principe est identique à celui du Holter, mais le patient doit appuyer sur un bouton pour enregistrer l’électrocardiogramme, ce qu’il fera lorsqu’il pense avoir un épisode de fibrillation auriculaire.
D’autres options permettant de mesurer le rythme cardiaque en continu sont les moniteurs cardiaques implantables ou l’enregistrement continu de l’électrocardiogramme lors d’une hospitalisation.
Échocardiographie
L’échocardiographie repose sur l’utilisation des ultrasons. Cet examen permet de visualiser le cœur en mouvement. L’échographie est indolore et facile à supporter pour le patient.
Elle est indispensable pour identifier la cause de la fibrillation auriculaire. L’échographie permet de mettre à jour un problème de valves cardiaques ou une insuffisance cardiaque (difficulté du cœur à éjecter une quantité suffisante de sang dans le corps).
Cette échographie peut parfois aussi être complétée par un examen réalisé avec une sonde ingérée et positionnée dans l’œsophage. Comme cette sonde est alors située très près de l’oreillette gauche, elle permet de mieux visualiser d’éventuels caillots sanguins (thrombus). Ceux-ci siègent souvent dans l’oreillette gauche.
Examen électrophysiologique
Lorsque les examens précédents ont mis en évidence une fibrillation auriculaire, l’examen électrophysiologique n’apporte guère de valeur ajoutée au diagnostic. Toutefois, cet examen permet au cardiologue d’identifier avec précision l’emplacement de la zone, en dehors du nœud sinusal, qui peut déclencher la fibrillation auriculaire et, si nécessaire, d’instaurer un traitement.
NEWS
 06 09 2023
06 09 2023
Fibrillation auriculaire
L'apnée du sommeil augmente considérablement le risque d'AVC
Des centaines de millions de personnes dans le monde souffrent d'apnée du sommeil. On sait déjà que cette affection augmente le risque de problèmes de santé graves tels q...
Lire la suite 12 12 2016
12 12 2016
Fibrillation auriculaire
Les nouveaux anticoagulants oraux: quels bénéfices?
Qu’ont apporté les nouveaux anticoagulants oraux dans la prévention de l’AVC?
« Les nouveaux anticoagulants oraux (NOAC) ont amélioré la prévention de l’AVC à 3 niveaux...
Lire la suiteVIDEO
La fibrillation auriculaire: anomalie du rythme car…
La fibrillation auriculaire est une anomalie du rythme cardiaque. Découvrez le mécanisme dans cette vidéo.
Lire la suiteLa fréquence cardiaque
Pour garantir un apport suffisant de sang vers les organes, le cœur doit se contracter plusieurs fois par minute. C’est ce que l’on appelle le rythme cardiaque ou la fréq...
Lire la suiteVOS ARTICLES PRÉFÉRÉS
Fibrillation auriculaire
Les complications de la fibrillation auriculaire
Un accident vasculaire cérébral peut être le premier signe d'une fibrillation auriculaire non diagnostiquée.
Lire la suiteSONDAGE
TÉMOIGNAGES
Fibrillation auriculaire: une bonne communication avant tout

Ineke Baas-Arends, infirmière spécialisée en fibrillation auriculaire
Fibrillation auriculaire: les récidives

Dr Georges Mairesse, cardiologue, Cliniques du Sud-Luxembourg, Arlon, et président de la Belgian Heart Rhythm Association
TESTEZ-VOUS
MALADIES À LA UNE
Alzheimer
Covid-19
Greffe d'organes
Leucémie myéloïde chronique
Migraine et maux de tête
Oeil infecté, irrité ou sec
Parkinson
Vessie hyperactive
PRÉVENTION À LA UNE
Toutes les thématiquesNEWSLETTER
NOS GUIDES
EN IMAGES
EN VIDEOS