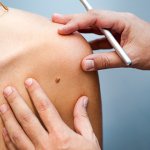
Mélanome
Comprendre
-
1. La peau, les mélanocytes et les grains de beauté
2. Quels sont les autres types de cancer de la peau?
3. Quels sont les différents types de mélanome?
4. Qu'est-ce qu’un mélanome?
1. La peau, les mélanocytes et les grains de beauté
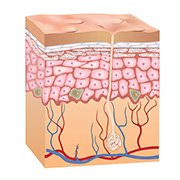
De quoi est composée la peau? Comment se forme le bronzage suite à une exposition au soleil ou sous un banc solaire?
La peau et ses fonctions
Saviez-vous que la peau est le plus grand organe du corps? Notre peau remplit différentes fonctions:
- Elle protège le corps contre les infections mais aussi contre le rayonnement ultraviolet (UV) du soleil. Elle forme en fait une véritable barrière entre l’intérieur de notre organisme et le monde extérieur.
- À travers la peau, nous ressentons les stimuli liés à la douleur, au toucher et à la chaleur, que notre cerveau convertit en sensations. Ce sont les récepteurs présents dans la peau qui nous permettent de retirer rapidement notre main au contact d’une chaleur intense…pour ne pas nous brûler.
- Enfin, la peau joue un rôle déterminant dans la régulation de la température du corps.
Les différentes couches cutanées
La peau se compose de trois couches, de l’extérieur vers l’intérieur:
1/ L’épiderme, couche superficielle de la peau, qui contient notamment:
- des kératinocytes ou cellules cutanées,
- des mélanocytes ou cellules pigmentaires qui, en sécrétant la mélanine, donnent à la peau sa couleur.
2/ Le derme, couche profonde de la peau, qui contient notamment:
- les glandes sudoripares (de la transpiration ou sueur),
- les vaisseaux sanguins et lymphatiques,
- les follicules pileux (racines des poils) avec les glandes sébacées (qui sécrètent le sébum, film gras protecteur),
- les cellules nerveuses qui permettent de ressentir le toucher, la douleur, les températures…
3/ L’hypoderme ou tissu conjonctif sous-cutané, qui se compose essentiellement de cellules graisseuses (adipeuses) et détermine principalement la structure de notre peau.
Mélanocytes
Dans la couche inférieure (basale) de l’épiderme, une cellule sur dix est une cellule pigmentaire ou mélanocyte. Sous l’influence du rayonnement ultraviolet (UV) provenant du soleil (ou des bancs solaires), les mélanocytes produisent de la mélanine qui donne à la peau une couleur plus foncée, le bronzage.
Grains de beauté et autres taches pigmentées
Les cellules pigmentaires, ou mélanocytes, sont réparties uniformément sur toute la peau. Il arrive que de nombreux mélanocytes se groupent pour former un petit amas, provoquant l’apparition d’une tache pigmentée, mieux connue sous le nom de grain de beauté (ou naevus).
Outre les grains de beauté, la peau peut encore présenter d’autres taches caractérisées par la présence de pigment, comme les taches de vieillesse (ou kératoses séborrhéiques) mais celles-ci ne sont pas produites au départ des mélanocytes.
Article réalisé avec la collaboration du Dr Isabelle Tromme, dermatologue aux Cliniques universitaires Saint-Luc.
2. Quels sont les autres types de cancer de la peau?
Carcinome basocellulaire
Le carcinome basocellulaire est le cancer de la peau le plus fréquent chez les personnes de race blanche. C’est aussi le plus fréquent de tous les cancers. Il apparaît généralement chez les personnes âgées, à partir de 60 ans, mais l’âge moyen diminue depuis plusieurs dizaines d’années.
Cette tumeur cutanée se développe la plupart du temps dans la région de la tête et du cou, mais aussi sur le tronc. Il en existe différents types. La forme la plus fréquente est le carcinome basocellulaire nodulaire. Il a l’aspect d’un nodule cutané en relief, rose, à la surface brillante. Sur le tronc, on trouvera souvent la forme dite pagétoïde, ou superficielle qui se présente sous forme d’une zone rosée, plane, de croissance lente.
Une cause importante du carcinome basocellulaire est l’exposition excessive et aiguë au soleil, surtout chez les personnes à peau claire.
De manière générale, le carcinome basocellulaire a un bon pronostic et les métastases sont rarissimes.
Carcinome épidermoïde
Le carcinome épidermoïde ou carcinome spinocellulaire est la deuxième forme de cancer de la peau la plus fréquente, après le carcinome basocellulaire. Un carcinome épidermoïde se développe le plus souvent au départ de kératoses actiniques ou plus rarement de cicatrices de brûlures.
Ce cancer de la peau touche principalement les personnes de plus de 70 ans. Le carcinome épidermoïde siège principalement dans la région de la tête et du cou, mais peut également apparaître sur d’autres parties du corps exposées au soleil, comme la poitrine et les bras. Comme pour le carcinome basocellulaire, les lésions provoquées par les UV constituent un facteur de risque majeur.
Les carcinomes spinocellulaires ressemblent aux carcinomes basocellulaires, mais leur surface est plus en relief et est recouverte d’une croûte. Ce type de tumeur est souvent confondu avec une verrue.
Enfin, le risque de métastases est un peu plus élevé - d’au moins 5% - que dans le carcinome basocellulaire. Celles-ci ne surviennent néanmois que si la tumeur n’est dépistée qu’à un stade avancé.
Kératoses actiniques
Les kératoses actiniques sont des taches superficielles de couleur rosée, squameuses, qui apparaissent sur les zones de la peau exposées au soleil, c’est-à-dire le visage, le cuir chevelu des hommes chauves, le dos des mains, les avant-bras, le décolleté. Elles sont souvent davantage perceptibles au toucher que visibles. Elles provoquent parfois des démangeaisons, et peuvent aussi saigner en cas de contact.
Les kératoses actiniques touchent principalement les personnes à partir de 50 ans et résultent la plupart du temps d’une exposition prolongée et fréquente au soleil. Plus la peau est claire, plus le risque de développer cette anomalie cutanée est élevé.
Ces kératoses doivent être considérées comme un stade préliminaire de cancer de la peau, même si seulement un petit pourcentage d’entre elles (de l’ordre de 5%) se transformeront en cancer invasif (carcinome épidermoïde ou spinocellulaire) et ce, après un délai souvent long, de l’ordre de 5, 10 ou 20 ans. Il incombe au dermatologue de les traiter pour éviter cette évolution.
Article réalisé avec la collaboration du Dr Isabelle Tromme, dermatologue aux Cliniques universitaires Saint-Luc.
3. Quels sont les différents types de mélanome?
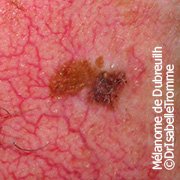
Mélanome in situ
Dans le cas du mélanome in situ («sur place»), les cellules de mélanome ne sont présentes que dans la couche supérieure de la peau (épiderme). Elles n’ont pas encore pénétré dans la couche intermédiaire (derme). Il s’agit donc d’un stade précoce du mélanome.
Mélanome de Dubreuilh ou lentigo malin
Le lentigo malin apparaît le plus souvent chez les personnes âgées, principalement au niveau du visage. Il s’agit d’une tache pigmentée brune ou noire
Attention: toutes les taches brunes présentes sur la joue d'une personne âgée ne correspondent pas à un «lentigo malin». Les personnes âgées ont en effet souvent des taches brun clair à brun foncé sur le visage ou les mains qui sont des lentigos solaires appelées parfois «taches de vieillesse».
Mélanome superficiel extensif
Il s’agit de la forme de mélanome la plus fréquente. Le mélanome superficiel extensif, plus connu sous le nom de SSM (superficial spreading melanoma), commence par se développer horizontalement pendant plusieurs années. Il pénètre ensuite dans les couches cutanées plus profondes où, en l’espace de quelques mois, il augmente rapidement en taille et en volume. Chez les femmes, cette forme de mélanome apparaît surtout sur les membres inférieurs (jambes et cuisses); chez les hommes, elle s’observe davantage sur le tronc.
Mélanome nodulaire
Le mélanome nodulaire ressemble à un «bouton» brun-noir, rouge ou bleuté. Ce qui doit inquiéter, c’est sa croissance rapide et sa tendance à saigner au moindre frottement.
Ce type de mélanome se développe dès le départ vers la profondeur et est plus difficile à diagnostiquer; un diagnostic précoce est donc indispensable pour assurer un pronostic favorable. Heureusement, ce type de cancer de la peau est rare. Le mélanome nodulaire touche toutes les personnes, y compris celles qui, a priori, ne sont pas à risque de développer un mélanome, mais plus souvent les hommes que les femmes.
Mélanome acrolentigineux
Cette forme de mélanome est rare. Quand elle se développe, elle touche surtout la paume des mains, la plante des pieds, les ongles. Au niveau des ongles, elle se présente sous forme d’une bande pigmentée, car le mélanome se trouve dans la matrice unguéale, là où l’ongle se fabrique.
Formes rares de mélanome
Les mélanomes apparaissent la plupart du temps sur la peau, mais dans de rares cas, ils peuvent se développer au niveau des muqueuses (bouche, nez, fosses nasales et pharynx, vagin et anus) ou dans l’œil.
Une autre variante relativement rare est le mélanome amélanotique, c’est-à-dire non pigmenté. Comme cette forme est dénuée de couleur brun foncé ou noire, ce mélanome est plus difficile à détecter qu’un mélanome classique. La couleur est rouge ou rosée, avec parfois un peu de pigment brun clair. Tous les mélanomes peuvent être amélanotiques, mais ce sont les mélanomes nodulaires et acrolentigineux qui se présentent le plus souvent de cette manière.
Article réalisé avec la collaboration du Dr Isabelle Tromme, dermatologue aux Cliniques universitaires Saint-Luc.
4. Qu'est-ce qu’un mélanome?
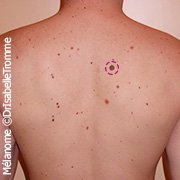
Lorsqu’une cellule pigmentaire se transforme en cellule cancéreuse, on parle de mélanome. Il s’agit d’une tumeur cancéreuse ou maligne.
Comme les cellules pigmentaires sont présentes partout dans la peau, un mélanome peut apparaître à n’importe quel endroit du corps. On distingue cependant certains sites de prédilection. Chez les femmes, il s’agit des fesses, des cuisses et des jambes, chez les hommes du tronc et de la région de la tête et du cou.
La plupart du temps, les mélanomes apparaissent «de novo» à partir de cellules pigmentaires isolées, mais ils peuvent aussi se développer à partir d’un grain de beauté préexistant.
Avant la puberté, le mélanome est extrêmement rare. Par la suite, il peut survenir à tout âge, mais un pic est observé autour de l’âge de 50 ans.
Article réalisé avec la collaboration du Dr Isabelle Tromme, dermatologue aux Cliniques universitaires Saint-Luc.
NEWS
 07 07 2023
07 07 2023
Mélanome
«Cancer de la peau: cancer qui augmente le plus vite en Belgique»
«D'ici quelques années, le nombre de cas va augmenter considérablement», a prévenu Lieve Brochez, professeur de dermatologie (UZ Gent) et Présidente d'EuroSkin, l’associa...
Lire la suite 28 11 2022
28 11 2022
Mélanome
Nouveau traitement efficace pour le mélanome résistant
L'équipe du Pr Bart Neyns a testé un nouveau traitement expérimental dans lequel les cellules de l'organisme qui aident le système immunitaire à attaquer et à rendre inof...
Lire la suite 14 10 2022
14 10 2022
Lymphomes
L’écriture associée à l’humour comme thérapie
Maxime Dahan s’est réfugié dans l’écriture aussitôt le diagnostic du lymphome posé. Il a affronté cette épreuve avec «le stylo» comme outil thérapeutique. Il nous livre u...
Lire la suite 23 06 2022
23 06 2022
Mélanome
Diagnostic retardé pour 4 patients atteints d'un cancer sur 10
Lors de la pandémie, quatre patients atteints d'un cancer sur dix ont vu leur diagnostic retardé, et un sur dix avec de graves répercussions sur le degré d'extension de s...
Lire la suiteVOS ARTICLES PRÉFÉRÉS
 10 01 2024
10 01 2024
Mélanome
Mieux cibler l'immunothérapie pour le mélanome
En ciblant un type spécifique de cellules de mélanome, la réponse à l'immunothérapie peut être améliorée.
Mélanome: augmenter considérablement l'efficacité de l'immunot
... Lire la suiteBRÈVES
SONDAGE
TÉMOIGNAGES
«Nous avons accompli beaucoup de progrès en peu de temps»

Dr Annemie Rutten, Chef de service Oncologie médicale, GZA
Mélanome: le dépistage retardé suite à la Covid-19

Dr Nathalie Rooseleer, Dermatologue bénévole au sein de la Task Force d’Euromelanoma Belgique
Pourquoi les UV sont-ils mauvais pour la peau?

Jan Gutermuth, chef de service de Dermatologie, UZ Brussel
TESTEZ-VOUS
MALADIES À LA UNE
Alzheimer
Covid-19
Greffe d'organes
Leucémie myéloïde chronique
Migraine et maux de tête
Oeil infecté, irrité ou sec
Parkinson
Vessie hyperactive
PRÉVENTION À LA UNE
Toutes les thématiquesNEWSLETTER
NOS GUIDES
EN IMAGES