Migraine et maux de tête
Définition
-
1. Migraine ou simple mal de tête: quelles différences?
2. Qu’est-ce qu’un mal de tête (céphalée)?
3. Qu’est-ce qu’une migraine?
1. Migraine ou simple mal de tête: quelles différences?

Les mots «migraine» et «mal de tête» sont souvent utilisés comme des synonymes, alors qu’ils ne désignent pas la même réalité médicale. La migraine est une maladie neurologique précise, définie par des critères diagnostiques, tandis que le «mal de tête» (ou céphalée) est un symptôme qui peut avoir de nombreuses causes différentes, bénignes ou plus sérieuses. Faire la différence entre ces deux notions est essentiel pour savoir quand consulter, quels traitements envisager et comment prévenir la répétition des épisodes douloureux.
L’ampleur du problème: migraine et maux de tête au quotidien
La migraine touche près de 2 millions de personnes en Belgique, jeunes et moins jeunes (Sciensano). Ceci représente plusieurs dizaines de milliers de crises qui se déclarent, chaque jour, dans notre pays. Malgré cette fréquence élevée, cette maladie reste mal connue et insuffisamment traitée: moins d’un tiers des patients consultent spécifiquement pour leurs maux de tête. Les experts distinguent deux grandes familles de céphalées selon la classification internationale ICHD-3: les céphalées «primaires», qui sont des maladies en soi (migraine, céphalées de tension, céphalées en grappe), et les céphalées «secondaires», qui signalent une autre affection sous-jacente (infection, traumatisme, trouble vasculaire).
Migraine: une maladie à part entière et invalidante
La migraine fait partie des céphalées primaires les plus fréquentes. Elle se manifeste par des crises de douleur modérée à sévère, souvent pulsatile et localisée d’un côté de la tête. La douleur est aggravée par l’activité physique et s’accompagne souvent de nausées, de vomissements ou d’une gêne marquée à la lumière et au bruit. Chez certaines personnes, les crises sont précédées ou accompagnées d’une aura, faite de troubles visuels, sensitifs ou du langage, qui régressent généralement en moins d’une heure. La migraine peut rester épisodique, avec quelques crises par an ou par mois, ou devenir chronique lorsque les céphalées sont présentes au moins 15 jours par mois pendant plusieurs mois, impactant fortement la qualité de vie professionnelle et personnelle.
Mal de tête: un symptôme aux causes multiples
Le terme «mal de tête» ou céphalée désigne toute douleur ressentie au niveau de la tête, du visage ou du cou, quel qu’en soit le mécanisme. Dans la vie quotidienne, beaucoup de maux de tête occasionnels restent bénins. Ils sont souvent liés au stress, à la fatigue, au manque de sommeil, à une mauvaise hydratation ou à un effort visuel prolongé. Ils se calment en quelques heures avec du repos et, si besoin, un antalgique adapté comme le paracétamol, pris selon les recommandations. D’autres maux de tête correspondent à des céphalées primaires comme les céphalées de tension; d’autres encore sont secondaires, provoqués par une infection ORL, une sinusite, une poussée de fièvre, un traumatisme crânien, un trouble de la vision, certains médicaments ou, plus rarement, une pathologie neurologique grave.
Comment distinguer migraine et mal de tête, et quand s’inquiéter?
Plusieurs éléments aident à distinguer une migraine d’un «simple» mal de tête. Une migraine se manifeste typiquement par des crises récurrentes, d’intensité modérée à sévère, qui gênent les activités quotidiennes, avec une douleur souvent unilatérale, pulsatile, aggravée par l’effort, et associée à des nausées ou à une sensibilité importante à la lumière et au bruit. Les céphalées de tension, en revanche, donnent une douleur plus diffuse, bilatérale, en «casque» ou en étau, d’intensité légère à modérée, sans vomissements ni aura, et sont en général compatibles avec la poursuite des activités courantes. Cependant, certains profils de maux de tête doivent alerter: douleur brutale et très intense («coup de tonnerre»), céphalée nouvelle et inhabituelle, aggravation progressive, association à fièvre, raideur de nuque, troubles neurologiques. Ces «drapeaux rouges» justifient une consultation médicale urgente pour exclure une cause grave.
Sources
- International Headache Society. «The International Classification of Headache Disorders, 3rd edition (ICHD-3)» (https://ichd-3.org).
- International Headache Society (IHS). «Guidelines / ICHD» (https://ihs-headache.org/en/resources/guidelines/ihs-headache).
- Sciensano, «Maladies et affections chroniques. Enquête de santé 2023-2024» (https://www.sciensano.be/sites/default/files/ma_report_fr_his2023.pdf).
2. Qu’est-ce qu’un mal de tête (céphalée)?

En langage médical, le «mal de tête» s’appelle céphalée. Il s’agit d’un symptôme: une douleur localisée dans la tête, le visage ou le cou, qui peut avoir des causes très variées, de la plus bénigne à la plus grave. Selon la classification ICHD-3, les céphalées se divisent en primaires (maladies en soi: migraine, céphalées de tension, céphalées en grappe) et secondaires (symptôme d’une autre maladie).
Céphalées primaires: des maladies spécifiques
Les céphalées primaires représentent 90% des maux de tête quotidiens. Ce sont des maladies en soi. Parmi elles, on trouve la migraine, les céphalées de tension et les céphalées en grappe. Les céphalées de tension sont les plus fréquentes. Elles touchent 70% de la population au moins une fois dans la vie. La douleur est bilatérale, en «casque» ou en étau. Elle est de pression, non pulsatile. L’intensité est légère à modérée. Il n’y a ni nausées ni aggravation marquée par l’effort. Elles durent de 30 minutes à 7 jours. Les céphalées en grappe sont plus rares mais extrêmement douloureuses. Elles surviennent sous forme de crises unilatérales très intenses, autour de l’œil. On observe des signes autonomes: larmoiement, nez qui coule. Chaque crise dure 15 à 180 minutes. Elles reviennent plusieurs fois par jour pendant des périodes appelées «grappes». D’autres formes primaires rares existent: hémicrânias paroxystiques, SUNCT.
Céphalées secondaires: un signal d’alarme
Les céphalées secondaires sont provoquées par une autre maladie: infections (sinusite, grippe, méningite), traumatismes crâniens, troubles vasculaires (hémorragie, thrombose), hypertension intracrânienne, tumeurs, glaucome, abus médicamenteux («céphalée par surconsommation»), sevrage (alcool, caféine), hypotension orthostatique. Dans la vie courante, beaucoup de céphalées secondaires bénignes sont liées à la déshydratation, au manque de sommeil, au stress, à l’effort visuel prolongé (écrans), au jeûne ou à des troubles visuels/odontologiques non corrigés. Elles répondent souvent au repos et au paracétamol.
Maux de tête «banals» du quotidien
La plupart des maux de tête occasionnels sont des céphalées de tension épisodiques ou des céphalées secondaires bénignes (déshydratation, fatigue, stress, effort visuel). Ils se manifestent par une douleur diffuse, modérée, sans signes associés majeurs, et disparaissent spontanément ou avec un antalgique simple en quelques heures. Seul un médecin peut confirmer leur nature et exclure une cause sous-jacente en cas de récurrence ou de caractéristiques inhabituelles.
Sources:
- International Headache Society. «ICHD-3 : Primary and secondary headaches» (https://ihs-headache.org/wp-content/uploads/2020/05/ICHD-3-Pocket-version.pdf).
- Moore RA et al. «Paracetamol for episodic tension-type headache». Cochrane Rev. (https://www.cochrane.org/evidence/CD011889).
- MSD Manuals. «Tension-type headache / Secondary headaches» (https://www.msdmanuals.com/professional/neurologic-disorders/headache/tension-type-headache).
3. Qu’est-ce qu’une migraine?
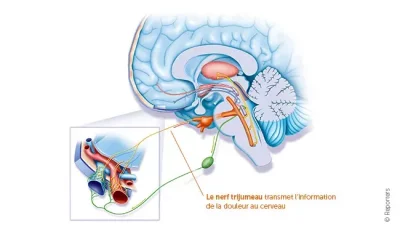
La migraine est une maladie neurologique chronique qui se manifeste par des crises récurrentes de céphalée, souvent invalidantes. Selon la classification internationale ICHD-3, elle se définit par au moins 5 crises répondant à des critères précis: douleur modérée à sévère durant 4 à 72 heures, pulsatile, unilatérale dans 60-70% des cas, aggravée par l’activité physique, et associée à nausées/vomissements ou intolérance à la lumière (photophobie) ou au bruit (phonophobie).
Caractéristiques cliniques de la migraine
La douleur migraineuse est typiquement décrite comme pulsatile, «battante», souvent localisée au niveau des tempes, du front ou de l’œil, mais elle peut aussi être bilatérale. Elle s’accompagne fréquemment de symptômes végétatifs: nausées (90% des cas), vomissements (30-50%), intolérance à la lumière (80%), au bruit (70%) ou aux odeurs (osmophobie), obligeant souvent la personne à s’isoler dans une pièce sombre et calme. L’aggravation de la douleur par l’effort physique (monter des escaliers, activité sportive) est un critère diagnostique majeur. Chez 20-30% des migraineux, les crises sont précédées ou accompagnées d’une aura, généralement visuelle (scintillements, lignes en zigzag, taches aveugles), mais parfois sensitive (fourmillements) ou du langage (difficulté à trouver ses mots). L’aura dure moins d’une heure et disparaît avant ou pendant la douleur.
Formes de migraine et évolution
On distingue la migraine sans aura (la plus fréquente, 70-80% des cas) de la migraine avec aura. Certaines formes rares existent: migraine basilaire (vertiges, troubles de l’équilibre), migraine hémiplegique (faiblesse d’un côté du corps), migraine ophtalmoplegique (paralysie oculomotrice). La migraine touche 3 fois plus les femmes que les hommes, avec un pic entre 20 et 40 ans. Elle peut débuter à l’adolescence ou à l’âge adulte et, chez certains patients, évoluer vers une forme chronique (soit plus de 15 jours de céphalée par mois pendant plus de 3 mois), particulièrement si les crises sont fréquentes ou mal traitées. Cette évolution justifie souvent un traitement préventif comme le propranolol, prescrit et surveillé par un médecin.
Mécanismes de la migraine
La migraine survient lorsque certaines zones du cerveau deviennent trop sensibles. Un phénomène électrique particulier se propage alors à la surface du cerveau et peut provoquer l’aura chez certaines personnes. Cette activité anormale déclenche une inflammation des enveloppes du cerveau et une dilatation des vaisseaux sanguins, à l’origine de la douleur pulsatile. La migraine est souvent familiale: dans 60 à 70% des cas, un autre membre de la famille en souffre aussi. Ce terrain génétique et des substances chimiques du cerveau, comme la sérotonine et le CGRP, jouent un rôle clé. La migraine n’est donc pas une simple «céphalée vasculaire», mais une véritable maladie neurologique complexe.
Sources
- International Headache Society. «ICHD-3: Migraine criteria» (https://ichd-3.org/1-migraine/).
- Linde K et al. «Propranolol for migraine prophylaxis». Cochrane Rev. (https://pmc.ncbi.nlm.nih.gov/articles/PMC6464045/).
NEWS
 03 03 2026
03 03 2026
Migraine et maux de tête
Migraines: pourquoi les femmes en souffrent davantage
Les données montrent que les femmes adultes sont environ trois fois plus susceptibles que les hommes de souffrir de migraine, et que leurs crises durent presque deux fois...
Lire la suiteVOS ARTICLES PRÉFÉRÉS
 07 05 2026
07 05 2026
Migraine et maux de tête
Quand consulter à nouveau pour migraine ou maux de tête?
Même avec un traitement bien suivi, certaines évolutions de vos maux de tête peuvent nécessiter un nouvel avis médical. Votre médecin généraliste reste votre premier inte...
Lire la suite 07 05 2026
07 05 2026
Migraine et maux de tête
Prévenir les maux de tête au jour le jour
Les maux de tête de tension se préviennent par des gestes simples intégrés à votre routine. Ces habitudes réduisent les contractures musculaires et améliorent votre confo...
Lire la suite 07 05 2026
07 05 2026
Migraine et maux de tête
Mieux vivre avec la migraine au quotidien
Vivre avec la migraine, c'est possible en visant à éviter que vos crises dictent votre emploi du temps. En adoptant quelques habitudes simples, vous pouvez diminuer leur...
Lire la suite 07 01 2026
07 01 2026
Migraine et maux de tête
Facteurs déclenchants et de risque migraine et maux de tête
Certains éléments de votre quotidien peuvent déclencher une crise de migraine ou un mal de tête chez les personnes prédisposées. Identifier vos propres facteurs permet...
Lire la suiteSONDAGE
TÉMOIGNAGES
Le Botox® pour traiter les migraines chroniques

Pr. Jean Schoenen, neurologue au CHR de la Citadelle à Liège
Abus d’antalgiques et maux de tête chroniques

Pr. Schoenen, neurologue au CHR de la Citadelle à Liège
TESTEZ-VOUS
MALADIES À LA UNE
Alzheimer
Covid-19
Greffe d'organes
Leucémie myéloïde chronique
Migraine et maux de tête
Oeil infecté, irrité ou sec
Parkinson
Vessie hyperactive
PRÉVENTION À LA UNE
Toutes les thématiquesNEWSLETTER
EN IMAGES









 Ligue Belge Contre les Céphalées
Ligue Belge Contre les Céphalées
 OUCH Belgium ASBL - Algie vasculaire de la face - Cluster headache - Céphalée en grappe
OUCH Belgium ASBL - Algie vasculaire de la face - Cluster headache - Céphalée en grappe
 Les céphalées - Maux de tête
Les céphalées - Maux de tête
