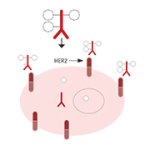
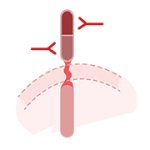
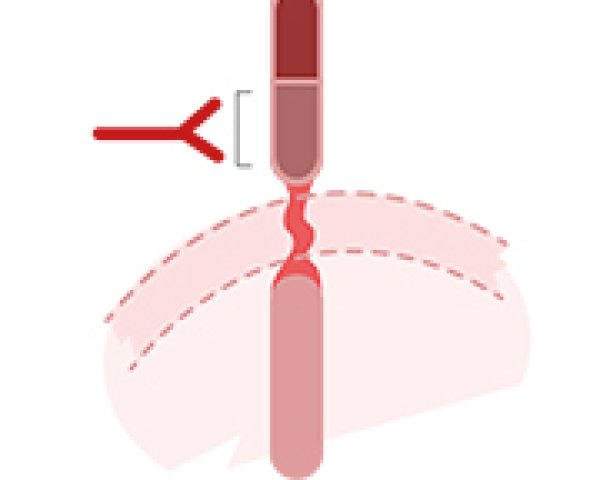
Cancer du sein HER2 positif
Les traitements ciblés: le trastuzumab (Herceptin®)
De très bons résultats contre le cancer du sein HER2 positif
Le trastuzumab (Herceptin®) a révolutionné le traitement du cancer du sein HER2 positif. Ce sous-type de cancer HER2 décrit dans les années 80 avait mauvaise réputation vu son agressivité. Mais très rapidement, le pronostic s’est amélioré grâce au développement des traitements ciblés. Après d’excellents résultats en situation métastatique, l'Herceptin® a amélioré la survie des patientes avec un cancer en stade précoce. Les études auxquelles ont participé plus de 13.000 patientes ont montré que l’ajout d’Herceptin® à la chimiothérapie standard diminuait le risque de rechute de 40%. En oncologie, il n’y a actuellement aucun autre anticorps monoclonal qui a donné de tels résultats.
Mode d’administration du trastuzumab
Le trastuzumab est un anticorps monoclonal qui vise spécifiquement le récepteur HER2. Il s’administre en perfusion par voie intraveineuse (IV) ou en administration sous-cutanée (SC).
Le traitement par trastuzumab IV débute par une dose de charge qui se donne en 90 minutes. Les doses ultérieures sont données en 30 minutes.
Le trastuzumab en administration sous-cutanée, c’est-à-dire injecté sous la peau, a été développé récemment. Cette méthode d’administration très aisée et rapide (2 à 5 minutes), ne nécessite pas de dose de charge et atteint une efficacité et une sécurité comparables à la forme IV. Cette forme est disponible dans la pratique quotidienne en Belgique.
Quand prendre le trastuzumab et pendant combien de temps?
Pour le traitement adjuvant du cancer du sein HER2 positif, le trastuzumab est donné durant 18 cycles toutes les 3 semaines. De cette manière, les chances de guérison ainsi que les chances d’éviter les rechutes sont optimisées. Le bénéfice est aussi supérieur si le traitement ciblé est débuté en même temps (traitement concomitant) que la chimiothérapie plutôt qu’après (séquentiel).
Dans certaines situations, le trastuzumab, en association avec la chimiothérapie, est administré avant la chirurgie. Dans ce cas, le trastuzumab est ensuite poursuivi seul après le traitement chirurgical pour atteindre la durée requise de 18 cycles.
Si le cancer du sein est à un stade plus avancé, le trastuzumab est aussi utilisé en association avec d’autres traitements à différents moments de la progression de la maladie. Dans ce cas, le traitement est poursuivi tant qu’il est efficace et qu’aucune progression ne survient. Il augmente le temps sans progression du cancer et la survie de la patiente.
Effets secondaires du trastuzumab
- Effets secondaires sur le cœur
Le principal effet secondaire est le risque de toxicité cardiaque. Un bilan cardiaque est toujours réalisé avant le début du traitement: échographie ou scintigraphie cardiaque. Ensuite, une évaluation tous les 3 mois est requise pendant toute la durée du traitement et même après. Si on observe une diminution de la fonction cardiaque, le traitement est interrompu. Comme la toxicité est réversible, le trastuzumab pourra être repris si la fonction cardiaque récupère. Dans tous les cas, vous devez contacter le médecin si vous respirez moins bien, si vous êtes essoufflée ou si vos pieds sont gonflés.
- Fièvre et frissons
Pendant la perfusion, il y a parfois des effets secondaires tels que de la fièvre et des frissons. La perfusion est alors interrompue puis reprise lorsque ces symptômes ont disparu. Il est rare que ces effets soient importants mais des réactions allergiques sévères peuvent parfois conduire à un arrêt définitif du traitement. Enfin, les effets secondaires les plus fréquents sont des symptômes grippaux avec fièvre, toux, maux de tête, douleurs musculaires et fatigue mais ils sont peu importants et altèrent rarement la qualité de vie.
NEWS
 03 12 2024
03 12 2024
Cancer du poumon
L'IA: une solution pour le diagnostic du cancer
La distinction entre un kyste bénin et une tumeur maligne n’est pas toujours évidente: sur une image CT (rayons X), kystes et tumeurs peuvent sembler très similaires. Cet...
Lire la suite 10 11 2015
10 11 2015
Cancer du sein HER2 positif
Un traitement adapté au cancer du sein précoce
Les résultats d’une nouvelle étude scientifique constituent une avancée dans l’élaboration d’un traitement adapté au stade précoce du cancer du sein HER 2 positif.
A...
Lire la suite 29 09 2015
29 09 2015
Cancer du sein HER2 positif
Cancer du sein: chirurgie ou radiothérapie des ganglions?
Dans le cancer du sein, les cellules cancéreuses peuvent se propager dans le corps via le sang ou la lymphe, un liquide qui circule à travers les vaisseaux lymphatiques e...
Lire la suite 14 09 2015
14 09 2015
Cancer du sein HER2 positif
Cancer du sein: une hausse des mastectomies
Selon une récente étude, de plus en plus de patientes atteintes d’un cancer du sein préfèreraient la mastectomie, c’est-à-dire l’ablation complète du sein, à la chiru...
Lire la suite- «
- »
VOS ARTICLES PRÉFÉRÉS
 25 10 2022
25 10 2022
Cancer du sein
Un vaccin contre le cancer d'ici 2030?
VRTNWS s'est rendu à la Journée contre le cancer pour jeter un coup d'œil à l'hôpital universitaire d'Anvers, qui travaille assidûment à une avancée : «C'est prometteur,...
Lire la suiteSONDAGE
TÉMOIGNAGES
Cancer du sein HER2+: quel impact sur la vie familiale?

Dr Corina Martinez-Mena, oncologue médical à la Clinique du sein ISALA du CHU Saint-Pierre.
Cancer du sein HER2 positif: quel impact sur le travail?

Pr Hannelore Denys, chef de clinique d’oncologie UZ Gent
MALADIES À LA UNE
Alzheimer
Covid-19
Greffe d'organes
Leucémie myéloïde chronique
Migraine et maux de tête
Oeil infecté, irrité ou sec
Parkinson
Vessie hyperactive
PRÉVENTION À LA UNE
Toutes les thématiquesNEWSLETTER
MALADIES LIÉES
Cancer du seinEN IMAGES